LA ENFERMEDAD DE CUSHING EN LOS PERROS: RESUMEN
Contenido del artículo
1. No descarte los cambios en su perro como un envejecimiento normal. Su veterinario puede find una causa subyacente y tratable.
2. El tratamiento de Cushing puede mejorar la calidad de vida de su perro. No tenga miedo de probar las drogas cuando sea necesario.
3. Observe atentamente los signos como la falta de apetito que pueden indicar la necesidad de suspender las drogas o ajustar la dosis.
4. Si su perro tiene todos los signos de Cushing pero las pruebas son negativas, considere el Cushing atípico o el agotamiento suprarrenal como una posible causa.
A veces las enfermedades que ponen en peligro la vida se desarrollan tan lentamente que nadie presta mucha atención. Un perro mayor que siempre tiene sed bebe grandes cantidades de agua. Está más hambriento que de costumbre y ha desarrollado un pelaje fino y una barriga. Se calienta todo el tiempo, y ahora sus patas traseras están perdiendo tono muscular y se están debilitando. Muchos dueños descartan estos como signos normales de envejecimiento, pero son síntomas clásicos de la enfermedad de Cushing, que afecta a unos 100.000 perros en los EE.UU. cada año.

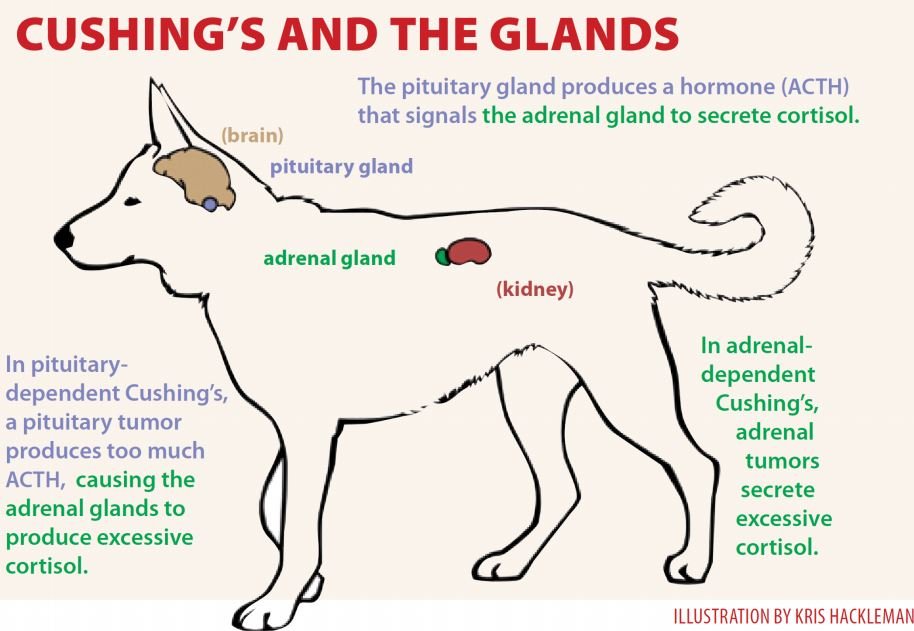
También conocido como hiperadrenocorticismo, la enfermedad de Cushing es lo opuesto a la enfermedad de Addison. Ambas enfermedades involucran a las glándulas suprarrenales, que producen cortisol – una hormona del estrés que ayuda a preparar al perro para la lucha o el vuelo, descomponiendo el músculo y la grasa para convertirlos en glucosa. Mientras que la enfermedad de Addison es el resultado de la falta de cortisol, la enfermedad de Cushing es el resultado de un exceso, y la exposición prolongada al cortisol puede tener efectos negativos en todo el cuerpo. La enfermedad de Cushing pone a los perros en un mayor riesgo de diabetes, pancreatitis, cálculos en la vejiga de oxalato de calcio, tromboembolismo pulmonar, hipertensión (presión arterial alta), infecciones del tracto urinario, enfermedad renal con pérdida de proteínas, pérdida de pelo, problemas de piel e insuficiencia cardíaca congestiva.
La enfermedad de Cushing afecta principalmente a los perros de mediana edad y mayores. La mayoría (alrededor del 85 por ciento) de los casos de enfermedad de Cushing son causados por tumores de la glándula pituitaria; éstos son generalmente benignos (adenomas). Alrededor del 15 por ciento de los casos de Cushing son causados por tumores de la glándula suprarrenal; cerca de la mitad de estos tumores suprarrenales son benignos y cerca de la mitad son malignos (carcinomas).
En el hiperadrenocorticismo dependiente de la hipófisis (PDH), los tumores hacen que la hipófisis produzca en exceso la hormona adrenocorticotrópica (ACTH), que da señales a las glándulas suprarrenales para que liberen cortisol. La edad promedio de diagnóstico de la PDH es de 10 años, y las razas más comúnmente afectadas son los caniches, los perros salchicha, los beagles, los pastores alemanes, los boxeadores, los terrier de Boston, los labradores retriever y los terrier, y el 75 por ciento de los pacientes pesan menos de 44 libras.
Con el Cushing dependiente de las glándulas suprarrenales, el tumor suprarrenal en sí mismo secreta un exceso de cortisol. La edad media para el diagnóstico de los tumores suprarrenales es de 11 años, con predominio de caniches, pastores alemanes, perros salchicha, labradores y terriers. Alrededor de la mitad de los casos se dan en perros que pesan más de 44 libras, y las hembras pueden ser las más afectadas.
Kris Hackleman
Enfermedad de Cushing de la pituitaria en perros
Girl, una Schnauzer miniatura, ha vivido con Cindy Bright de Indiana, Pennsylvania, desde que su primer propietario falleció en 2006. La chica es famosa por comer cualquier cosa (incluyendo sapos deshidratados o vivos); con 27 libras, tenía un serio sobrepeso.
En febrero de 2008, los síntomas de la niña incluían sed y orina excesivas, comer en exceso, incontinencia urinaria y, ocasionalmente, hiperexcitación o agresión. Se le diagnosticó HDP y se le administró Vetoril (trilostano), un medicamento que no fue aprobado en los EE.UU. hasta 2009 para el tratamiento de Cushing dependiente de la pituitaria y de las glándulas suprarrenales, pero que se ha utilizado en el Reino Unido desde 2001. Bright importó la droga del Reino Unido (algo que se pudo lograr con una receta y llenando un formulario para obtener el permiso de la FDA).
Hoy en día la chica está bien, y su peso es de 19 libras normales. Sus ocasionales reveses de salud tienden a seguir a indiscreciones dietéticas, como su consumo de un paquete de 6 panecillos ingleses que alguien puso fuera del congelador del sótano y su indulgencia con los excrementos de conejo salvaje, que Bright describe como el «caviar» de Girl. Girl sufrió un grave ataque de pancreatitis en 2010. «La vida es como caminar por la cuerda floja», dice Bright. «Un resbalón y es difícil volver a poner todo en su sitio».
Como Girl, todos los perros con la enfermedad de Cushing requieren un control cuidadoso. Dependiendo de la droga utilizada para controlar los síntomas, incluso los cambios menores en la condición o el comportamiento pueden indicar problemas mayores, y los cuidadores concienzudos vigilan de cerca cualquier cosa que parezca inusual o diferente.
En Springfield, Vermont, el Beagle de Kathy Mason, Chance, fue diagnosticado con PDH a los 8 años. Fue tratado con Anipryl, que no fue efectivo, y luego cambió a Lysodren (mitotano). «Después de unos dos años de buenos análisis de sangre», dice Mason, «Chance entró en una crisis Addisoniana. Pensamos que íbamos a perderlo, pero sobrevivió y permaneció addisoniano por el resto de su vida. Era mucho más fácil de tratar. Falleció en enero, cinco años después del diagnóstico, a la edad de 14 años».
Mientras que la mayoría de los tumores de la pituitaria son microscópicos, entre el 10 y el 20 por ciento tienen un diámetro superior a 10 milímetros (3/8 de pulgada). Llamados macrotumores o macroadenomas, casi todos estos tumores de la pituitaria son benignos, pero aproximadamente la mitad son lo suficientemente grandes como para comprimir el cerebro y causar síntomas neurológicos como apatía, falta de apetito, confusión, caminar en círculos o convulsiones. A la mayoría de los perros se les diagnostica Cushing al menos seis meses antes de que se desarrollen los síntomas neurológicos. Las razas con narices cortas, como los Boxers y los Pugs, tienden a tener los tumores de la pituitaria más grandes.
La mayoría de los perros con tumores en la pituitaria son tratados con medicamentos porque sus tumores se consideran inoperables. Sin embargo, una técnica quirúrgica bastante nueva permite la extirpación de algunos tumores.
Otra opción para los grandes tumores de la pituitaria es la radioterapia, que es costosa (de 3.000 a 5.000 dólares en el área de Los Ángeles) y puede tener efectos secundarios adversos como pérdida de piel y cabello, pérdida de audición o problemas con la producción de lágrimas en los ojos. Aunque tiene éxito en el 70 por ciento de los casos, normalmente se requiere un tratamiento adicional para el Cushing, y es probable que los tumores tratados con radiación vuelvan a aparecer. El tiempo de supervivencia no aumenta si los problemas neurológicos son graves.
Enfermedad de Cushing suprarrenal
ace tres años, Maggie, una labradora negra de 12 años de edad, que se dedica al rescate de labradores en Atlanta, Georgia, desarrolló un apetito voraz, bebió cantidades increíblemente grandes de agua y comenzó a hacer redadas en la basura. Su dueña, Kristin Boggs, llevó a Maggie al veterinario, quien sospechó que era Cushing. «Por lo general, la enfermedad de Cushing se basa en la hipófisis», dice, «pero en lugar de asumir esto, mi veterinario ordenó una prueba de ultrasonido». Ya había visto una vez un caso de Cushing causado por un tumor suprarrenal. Por supuesto, Maggie tenía un gran tumor en su glándula suprarrenal».
La solución fue quitar toda la glándula. La cirugía de Maggie tuvo lugar en una clínica veterinaria especial de medicina interna, donde una enfermera de post-cirugía la atendió durante la noche.
«Maggie salió adelante con gran éxito, a pesar de una incisión de casi toda la longitud de su vientre», dice Boggs. «Es una chica dura. Afortunadamente el tumor era benigno. Después de unas semanas de medicación para equilibrar sus niveles de cortisol, volvió a la normalidad».
En Toledo, Ohio, a Cody, el Springer Spaniel de Linda Boyle, se le diagnosticó la enfermedad de Cushing a los 11 años, después de desarrollar un apetito voraz y aumentar de peso. El examen de ultrasonido de Cody reveló tumores en ambas glándulas suprarrenales.
«Una adrenalectomía bilateral es muy arriesgada», dice Boyle, «pero funcionó bien para Cody. Se convirtió en un perro de Addison porque su cuerpo ya no producía nada de cortisol, pero vivió otros dos años con buena calidad de vida antes de morir de lo que creemos que fue una neumonía».
Debido a que los pacientes de Cushing tienden a tener presión arterial alta y una pobre capacidad de curación, pueden ser necesarios varios meses de terapia médica para fortalecer al paciente antes de la cirugía. Después de la cirugía, puede requerirse prednisona u otros corticoesteroides durante unos meses hasta que se recupere la capacidad del perro para producir cortisol, y algunos perros pueden necesitar también un reemplazo de mineralocorticoides.
En una encuesta realizada a 63 perros que fueron operados, 4 (6 por ciento) tenían tumores inoperables y fueron sometidos a eutanasia; 18 (29 por ciento) murieron durante la cirugía o poco después debido a complicaciones; y el promedio de vida posquirúrgica de los 41 perros restantes fue de 46 meses.

Al cierre de esta edición, los síntomas de Maggie$0027s Cushing han regresado, causados por un nuevo tumor en la glándula suprarrenal que le queda. «No puedo creer que esto nos haya vuelto a pasar», dice Boggs. «Es una repetición exacta de lo que pasamos hace tres años. No sabemos si el tumor es maligno o benigno, ya que no creemos que una cirugía extensa a su edad (15 ½) sea razonable. Mi veterinario y yo hemos decidido tratarla con trilostano y ver cómo le va. Mi prioridad ahora es que esté feliz y cómoda».
Diagnóstico de la enfermedad de Cushing en perros
La enfermedad de Cushing no siempre es fácil de diagnosticar. Los resultados de las pruebas de rutina que pueden apuntar hacia la enfermedad de Cushing incluyen:
- Fosfatasa alcalina alta o muy alta (ALP, ALKP, SAP). Aunque se trata de una «enzima hepática», la elevación marcada se asocia con el cortisol. No indica enfermedad hepática si otras enzimas hepáticas como la ALT (alanina aminotransferasa) son normales.
- Aumento de neutrófilos y disminución de linfocitos (leucograma de estrés).
- Colesterol y triglicéridos elevados debido a una movilización anormal de grasas.
- Hiperglucemia en ayunas debido a la resistencia a la insulina.
- Las enzimas del hígado pueden estar ligeramente elevadas.
- Diluir la orina (baja gravedad específica) debido al exceso de bebida.
- Proteína en la orina (microalbuminuria o proteinuria).
- Los rayos X pueden mostrar un hígado agrandado y ocasionalmente depósitos de calcio en la piel (calcinosis cutánea, que se siente como piedras y causa picazón).
Los perros con Cushing son propensos a infecciones de vejiga, piel y otras infecciones debido a los efectos inmunosupresores del cortisol. Alrededor del 20 por ciento de los perros con Cushing tienen una infección de vejiga inaparente, que requiere un cultivo (no sólo un análisis de orina) para detectarla.
Confirmar el diagnóstico de un Cushing puede ser un desafío, especialmente porque los falsos positivos son comunes en perros con enfermedades no adrenales. Las siguientes pruebas son de uso común:
- Cortisol en orina: Relación de creatinina (UCCR) es sólo una prueba de detección. Un resultado negativo descarta el Cushing, pero cualquier cosa que aumente el estrés puede causar un resultado positivo, necesitando más pruebas. Utiliza muestras de orina recogidas en casa para esta prueba para que el estrés de una visita al veterinario no influya en los resultados.
- La supresión de la dexametasona en dosis bajas (LDDS), considerada la más precisa para diagnosticar el Cushing, lleva ocho horas en el hospital. Se mide un nivel básico de cortisol en la sangre y luego se inyecta una pequeña dosis de dexametasona (corticoesteroide). En un perro normal, los niveles de cortisol en la sangre bajan después de ocho horas. Las muestras de sangre a veces se revisan después de cuatro horas, ya que esto puede ayudar a clasificar la forma de Cushing. Alrededor del 95 por ciento de los perros con Cushing dan positivo en la prueba, pero los falsos positivos también son comunes, y cuanto más grave es una enfermedad no adrenalina, más probable es un resultado falso positivo. Esta prueba es preferible si se sospecha de un tumor suprarrenal.
- Estimulación de ACTH: Ya no se recomienda para el diagnóstico, ya que su sensibilidad es pobre, su costo es alto y no puede diferenciar entre las formas pituitaria y suprarrenal. Sin embargo, esta prueba es más específica que el LDDS, lo que significa que los resultados fuertemente positivos indican definitivamente la enfermedad de Cushing, y los falsos positivos son inusuales, pero los falsos negativos son comunes.
Esta prueba es útil para la supervisión del tratamiento, y es la única prueba que puede utilizarse para los perros que actualmente están siendo tratados con corticosteroides. Una respuesta baja-normal o desafilada indica Cushing iatrogénico (véase la barra lateral, página de enfrente). Esta puede ser la prueba preferida si los síntomas son leves, ya que es mejor perder el diagnóstico que obtener un falso positivo.
Los resultados de las pruebas deben considerarse en combinación con los síntomas. Se considera que un perro con al menos tres de los signos típicos más una prueba positiva tiene Cushing, pero un perro sin signos pero con una ALP alta y una prueba positiva puede no tenerlos, en cuyo caso es mejor esperar y ver qué pasa. Si hay signos presentes pero los resultados de la prueba son negativos, considere la posibilidad de volver a realizar la prueba dentro de tres a seis meses o haga una prueba para detectar el Cushing atípico.
Diferentes tipos de la enfermedad de Cushing
Clasificar el tipo de enfermedad de Cushing como hipofisaria o suprarrenal ayuda a determinar cuál es el mejor tratamiento. Muchos consideran que el nivel de ACTH endógena es el método más exacto para identificar el tipo de Cushing, pero esta prueba es difícil de realizar, ya que el suero debe permanecer congelado durante el transporte al laboratorio. Los perros con tumores en la pituitaria tienen altos niveles de ACTH, mientras que los que tienen tumores suprarrenales tendrán un nivel bajo o no medible de ACTH.
El LDDS puede utilizarse para la clasificación cuando se extrae una muestra de 4 horas. Si la muestra de 8 horas es de 30 nmol/L y la de 4 horas es de 30 nmol/L, o ambas son menos de la mitad de la muestra de referencia, es probable que la forma pituitaria.
La prueba de supresión de dexametasona en dosis altas (HDDS) es similar al LDDS, pero se utiliza una dosis alta de dexametasona. Esta prueba se hace sólo en perros que ya se sabe que tienen Cushing. Los perros con un tumor pituitario mostrarán supresión en los niveles de cortisol circulante el 75 por ciento de las veces, pero aquellos con tumores suprarrenales nunca muestran supresión.
Los tumores suprarrenales pueden verse en el ultrasonido entre el 30 y el 50 por ciento de las veces. Se sospecha de un tumor suprarrenal siempre que se observa que una glándula suprarrenal está agrandada mientras que la otra no es visible. Si no se han extendido, los tumores suprarrenales deben ser quitados, si es posible, pero la cirugía es difícil y requiere generalmente a un especialista.
Dos glándulas suprarrenales normales o grandes indican la forma pituitaria de la enfermedad de Cushing, aunque las glándulas suprarrenales agrandadas también se observan a menudo en casos de enfermedad no suprarrenal debido al estrés crónico de la enfermedad. Una resonancia magnética o una tomografía computarizada pueden detectar tumores pituitarios y determinar su tamaño. Dos tercios de los perros con tumores de más de 10 milímetros inicialmente desarrollarán signos neurológicos y pueden beneficiarse de una terapia de radiación inmediata, incluso antes de que se vean los signos.
Tratamiento médico para la enfermedad de Cushing en perros
El mejor tratamiento para la enfermedad de Cushing depende de la gravedad de los síntomas, el tipo de Cushing, el riesgo de efectos adversos y los factores de costo. La terapia médica se usa para controlar los signos clínicos, pero no cura la enfermedad. No es probable que prolongue la vida, pero sí que mejore la calidad de vida del perro. No tratar es también una opción viable, particularmente si los síntomas son mínimos. En este caso, los cuidados complementarios pueden ser especialmente útiles.
Si el perro sufre una enfermedad concurrente, es importante tratar y estabilizar esa enfermedad, si es posible, antes de tratar la enfermedad de Cushing. El tratamiento de los perros con enfermedades concurrentes no adrenales, como la diabetes, es complejo y está fuera del alcance de este artículo.
Mitotano
El mitotano (Lysodren®), que se utiliza tanto para la hipófisis como para el Cushing suprarrenal, era el único tratamiento disponible hasta hace pocos años. El mitotano es conveniente y relativamente barato, pero tiene efectos secundarios potencialmente graves. Es un fármaco quimioterapéutico que actúa erosionando selectivamente las dos capas internas de la corteza suprarrenal que producen cortisol, al tiempo que tiende a preservar la capa externa que produce aldosterona. Si se erosiona demasiado, el resultado es una deficiencia de cortisol.
Alrededor del 30 por ciento de los perros tratados con mitotano desarrollan reacciones a corto plazo. Si esto ocurre, se interrumpe el tratamiento con mitotano y el perro es tratado con prednisona hasta que las glándulas suprarrenales se recuperen. La destrucción puede ser permanente, requiriendo un tratamiento para la enfermedad de Addison atípica (o a veces típica). Se considera que el riesgo de que el mitotano produzca una reacción Addisoniana permanente o que ponga en peligro la vida es del 2 al 5 por ciento.
El mitotano se administra una o dos veces al día durante la fase de «inducción», en la que se induce la erosión suprarrenal. La droga debe administrarse con los alimentos o no será absorbida. El mitotano no debe utilizarse en perros con poco apetito; la inapetencia indica que está ocurriendo algo más que debe ser diagnosticado y tratado antes de comenzar la terapia de Cushing.

Durante la fase de inducción, los cuidadores deberían avisar a sus veterinarios en cuanto su perro experimente alguna reducción del apetito, disminución del consumo de agua, diarrea, vómitos, letargo o apatía. Es importante estar atento a estos signos a partir del tercer día de tratamiento. Estos síntomas indican que se ha llegado al final de la inducción y es hora de realizar una prueba de estimulación de ACTH.
El tiempo de inducción es variable, generalmente entre 7 y 14 días, pero algunos pacientes requieren sólo dos o tres días y otros pueden tardar hasta seis semanas, especialmente si se les administran otros medicamentos que interactúan con el Lydsodren, como el fenobarbital o la insulina. Si no hay respuesta, se puede aumentar la dosis o reformular el mitotano en una base de aceite para aumentar la absorción, o se puede utilizar el trilostano en su lugar.
Cuando la prueba de ACTH y los signos clínicos indican que se ha producido suficiente erosión suprarrenal, se interrumpe el uso diario (fase de inducción) y se inicia un tratamiento de «mantenimiento» de por vida una o dos veces por semana. La prueba de ACTH puede repetirse después de un mes aproximadamente, y luego de una a cuatro veces al año.
Si se producen vómitos, diarrea, pérdida de apetito o apatía en cualquier momento del tratamiento, el perro puede necesitar una pastilla de «antídoto» de prednisona, que debería producir una mejoría en un plazo de 30 minutos a dos horas. Su veterinario probablemente le prescribirá prednisona y dejará de suministrarle mitotano durante un par de semanas después de eso, antes de reanudar con una dosis más baja. Si no hay mejora, algo más está causando los síntomas.
Alrededor de la mitad de los perros tratados con mitotano recaen en algún momento y requieren una segunda ronda de inducción, y es posible que haya que aumentar su dosis de mantenimiento.
Se observará una marcada mejoría en las seis u ocho semanas siguientes al inicio de la dosis de mantenimiento, con una reversión completa de los signos clínicos después de cuatro a seis meses de tratamiento. Normalmente las primeras mejoras son un consumo de agua, micción y apetito más normales, y la última es el crecimiento del cabello. La fuerza muscular y la tolerancia al ejercicio mejoran en las primeras tres o cuatro semanas.
El mitotano puede utilizarse para tratar el Cushing suprarrenal, pero se necesita una dosis más alta, lo que provoca más reacciones adversas. El promedio de supervivencia en este caso es de 16 meses.
Trilostane
El trilostano (Vetoryl®), utilizado para tratar la enfermedad de Cushing, tanto hipofisaria como suprarrenal, inhibe la enzima 3 beta-hidroxiesteroide deshidrogenasa, que interviene en la producción de varios esteroides, incluido el cortisol.
Dado que el trilostano puede bloquear tanto la aldosterona como el cortisol, puede causar efectos secundarios como deshidratación, debilidad y cambios en los electrolitos (bajo contenido de sodio y alto contenido de potasio). En este caso, el medicamento debe suspenderse temporalmente; algunos perros también pueden requerir apoyo de fluidos.
Por razones que no se comprenden, el trilostano ocasionalmente causa una necrosis aguda de las glándulas suprarrenales, que puede ocurrir a los pocos días de iniciarse el medicamento o después de varios meses. La condición es impredecible y no depende de la dosis. Requiere un tratamiento inmediato con terapia de fluidos, glucocorticoides y mineralocorticoides o puede ser mortal (crisis Addisoniana). Esta complicación es permanente e irreversible, y será necesario un suplemento de por vida tanto de mineralocorticoides como de glucocorticoides (es decir, un tratamiento para la típica Addison).
El trilostano se da una o dos veces al día con la comida. Los efectos secundarios pueden ser menos comunes cuando se administra dos veces al día. La dosis inicial es de 1 a 3 mg por libra de peso corporal diariamente. Empezar en el extremo inferior de ese rango es más seguro, aunque la dosis inicial sugerida en el folleto del producto es más alta.
Es esencial vigilar de cerca al principio y después de cualquier ajuste de la dosis. Suspenda el trilostano y contacte con su veterinario inmediatamente si observa signos de intolerancia. Los efectos secundarios comunes incluyen letargo leve, vómitos, diarrea y reducción del apetito, especialmente al principio. La mayoría de las reacciones son menores y se invierten disminuyendo la dosis o interrumpiendo la terapia, pero también es posible que se produzcan reacciones addisonianas graves o fatales. Los efectos secundarios deben ser seguidos por pruebas de electrolitos y ACTH. Una vez que los síntomas se resuelven, el fármaco se puede reiniciar con una reducción de la dosis del 50 por ciento.
La mayoría de los perros muestran disminuciones en la bebida, la micción y el apetito en una semana, pero algunos pueden tardar dos meses o más. El trilostano controla los signos clínicos en los perros con tumores suprarrenales, pero no ralentiza el crecimiento del tumor.
El trilostano puede ser más seguro que el mitotano, ya que los efectos secundarios tienden a ser menos graves y la mayoría son reversibles. Se considera que el riesgo de una reacción addisoniana permanente o que ponga en peligro la vida a causa del trilostano es del 2 al 3 por ciento.
El costo es la principal desventaja del trilostano, aunque los costos de vigilancia pueden ser menores que con el mitotano. Los niveles básicos de cortisol medidos de 4 a 6 horas después de la administración de trilostano pueden proporcionar una supervisión adecuada sin necesidad de pruebas de estimulación de ACTH.
El trilostano parece predisponer a los perros a una mayor toxicidad suprarrenal por el mitotano, por lo que es mejor esperar al menos un mes entre ambos si se cambia al mitotano. Al cambiar de otro medicamento a trilostano, espere un par de semanas o hasta que los signos clínicos reaparezcan. Este medicamento no está recomendado para perros con enfermedades hepáticas o renales.
Ketoconazol
El ketoconazol (Nizoral®) se utiliza para tratar la enfermedad de Cushing suprarrenal y pituitaria. Este medicamento antimicótico suprime las hormonas suprarrenales en aproximadamente el 80 por ciento de los perros como efecto secundario.
Se utiliza una dosis baja durante una semana; luego, si no se observan efectos secundarios, se utiliza una dosis de mantenimiento más alta. No es posible inducir la enfermedad de Addison con ketoconazol, por lo que no se necesitan pruebas de control, salvo después de un mes más o menos para determinar si el medicamento está funcionando.
Los efectos secundarios pueden incluir vómitos y diarrea, pero no se necesita ninguna «píldora antídoto». Sólo interrumpa hasta que los efectos secundarios desaparezcan, y luego vuelva a comenzar con una dosis más baja.
Las desventajas del ketoconazol son que debe administrarse dos veces al día de forma indefinida y su efecto puede ser leve o temporal. Este medicamento puede reducir los signos clínicos en hasta un 30 por ciento de los perros con tumores suprarrenales, pero los efectos secundarios son comunes.
L-Deprenil
El L-Deprenyl (Anipryl® o selegilina) se usa para tratar sólo la pituitaria de Cushing. También se usa para tratar la disfunción cognitiva canina.
L-Deprenyl funciona inhibiendo la secreción de ACTH a través de altos niveles de dopamina en el área pituitaria intermedia, donde se encuentra el 30 por ciento de los tumores pituitarios, y puede funcionar sólo para perros con tales tumores. Este fármaco no tiene efectos secundarios graves, pero aproximadamente el 5 por ciento de los pacientes experimenta náuseas menores, inquietud o reducción de la audición. No puede inducir la enfermedad de Addison, y no se requiere ningún tipo de control.
Debido a que es difícil determinar si la droga está funcionando, y puede tomar un tiempo considerable para que surta efecto, pocos veterinarios reportan buenos resultados. Sin embargo, debido a que algunos perros mejoran y su margen de seguridad es alto, puede valer la pena probarlo en perros con síntomas leves que progresan lentamente. L-Deprenyl puede combinarse con mitotano o trilostano para perros con disfunción cognitiva, y puede aumentar el nivel de actividad y la calidad de vida del perro.
El Anipryl no se recomienda para perros que también tienen diabetes, pancreatitis, insuficiencia cardíaca, enfermedad renal o cualquier otra enfermedad grave.
El escritor independiente CJ Puotinen vive en Montana. Es la autora de la Enciclopedia de Cuidado Natural de Mascotas y es una frecuente colaboradora de WDJ.
Mary Straus es la dueña de DogAware.com. Ella y su Norwich Terrier, Ella, viven en el área de la bahía de San Francisco.